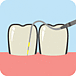
朝の口内のねばつき、口臭がひどく、体調を崩したり疲れがたまったりすると歯茎が腫れやすいです。、
ここ4〜5年くらいは左下の一番奥(親不知ではありません)の歯茎に膿がたまり痛みがでるような事があり、ぐらつくようになりました(ポケットは現在8〜9ミリ)。その時は応急処置をしていただき、その後、定期的に歯石取りの通院をしています。
意識してブラッシングをし、ここ半年くらいは歯茎もややひきしまり腫れませんが、ポケットは9ミリが8ミリになったり8ミリが9ミリになったりするくらいで、他も3〜6ミリくらいポケットがあります。
抜歯の話や入れ歯の話もあり、もっと早くから歯周病に意識を持ち予防に努めればよかった・・・と30代前半で後悔とショックです。
夜間に痛みで眠れなかったりまた膿がたまるなら抜歯しますと言われました(歯を支える周囲の骨が溶けてしまっている、2年前のレントゲンと比較しても範囲が進行している、隣りの良い歯茎へも影響が出る恐れ)。
A.抜歯して中の掃除もし入れ歯にする
B.歯をどうしても残したいのなら半分残し、歯茎を切りめくって中の掃除をしてから、手前の歯とブリッジする
この2つを言われましたが、Aは「フラップ手術」という方法だと思っていいのでしょうか。
ポケットが8〜9ミリ、ぐらつく、骨が溶けておりその範囲もすこしずつ広がってきている、といった今の状況で、歯を残すことにメリットはありますか??
またぐらつきがあるのに手前の歯にだけブリッジをして安定するのでしょうか。
やはり抜歯をしたほうが今以上の進行を食い止めることができるのでしょうか。
ちなみに、上の同じ位置の歯も最近ぐらついています。
一番奥の歯を抜くことに不安があります(咀嚼、噛みあわせなど。右側は親不知もあり、その手前の上下もぐらつき無し)
長々とすみませんが、アドバイスよろしくお願いいたします。
ここ4〜5年くらいは左下の一番奥(親不知ではありません)の歯茎に膿がたまり痛みがでるような事があり、ぐらつくようになりました(ポケットは現在8〜9ミリ)。その時は応急処置をしていただき、その後、定期的に歯石取りの通院をしています。
意識してブラッシングをし、ここ半年くらいは歯茎もややひきしまり腫れませんが、ポケットは9ミリが8ミリになったり8ミリが9ミリになったりするくらいで、他も3〜6ミリくらいポケットがあります。
抜歯の話や入れ歯の話もあり、もっと早くから歯周病に意識を持ち予防に努めればよかった・・・と30代前半で後悔とショックです。
夜間に痛みで眠れなかったりまた膿がたまるなら抜歯しますと言われました(歯を支える周囲の骨が溶けてしまっている、2年前のレントゲンと比較しても範囲が進行している、隣りの良い歯茎へも影響が出る恐れ)。
A.抜歯して中の掃除もし入れ歯にする
B.歯をどうしても残したいのなら半分残し、歯茎を切りめくって中の掃除をしてから、手前の歯とブリッジする
この2つを言われましたが、Aは「フラップ手術」という方法だと思っていいのでしょうか。
ポケットが8〜9ミリ、ぐらつく、骨が溶けておりその範囲もすこしずつ広がってきている、といった今の状況で、歯を残すことにメリットはありますか??
またぐらつきがあるのに手前の歯にだけブリッジをして安定するのでしょうか。
やはり抜歯をしたほうが今以上の進行を食い止めることができるのでしょうか。
ちなみに、上の同じ位置の歯も最近ぐらついています。
一番奥の歯を抜くことに不安があります(咀嚼、噛みあわせなど。右側は親不知もあり、その手前の上下もぐらつき無し)
長々とすみませんが、アドバイスよろしくお願いいたします。
|
|
|
|
コメント(42)
> yassan さん
以下、長文駄文になりますがm(_ _)m
歯周病に関してということなら、ちょっと失礼します↓
30代前半で動揺歯がある状態だと、かなり急速に歯周病が進行してきていることが伺えます。
歯周病は生活習慣病ですので原因は、歯磨き不良以外にも
「不規則な生活リズム」
「喫煙 」
」
「体調不良・ストレス」
「糖尿病」
「加齢」
「悪習癖(歯ぎしり・噛みしめetc...)」
などがありますが、
まずはきちっと歯磨き出来るようになること が重要です。
が重要です。
歯ブラシ・歯間ブラシなどの使い方をマスターしてください。
B.のヘミセクション&フラップ手術を行い、上手く歯周病の進行因子を除去出来たうえで
適切に歯磨き出来ていれば、
ブリッジでつないで固定している内に、一番奥の歯は安定してしっかりしてくる可能性がありますが、
ブリッジでつなぐ前の歯が危うい状態だと、
奥の歯が安定する前に、増えた負担に耐え切れず共倒れになります。
歯が無くなると、残りの歯でそれまで支えていた分の力を支えることになるので、
こうなると弱い歯からドミノ倒し的にやられていきます。
どれだけ力を支えられるかは、歯根の周りの骨の量によりますが、
歯周病が進行し骨が減った状態だと、健全な歯と比べ明らかに劣ります。
この弱った状態で、歯ぎしりや噛みしめなど負担のかかるクセがあると絶望的になります
また、義歯を作っても、
クラスプ(金属製の歯に引っかける部分)のかかっている歯は、他の歯よりも多く負担を強いられることになるので、いずれ力負けしてきます。
これを歯科では通常、ドミノ倒し的に抜歯、と言います。
(抜いては新しい歯にクラスプかけての繰り返し)
一度失った歯を支える骨は通常元には戻らないので、
歯周病治療とは実際は、この負の連鎖をいかに遅らせるか、ということになります。
一番重要なのは、プラークコントロール・磨き残しを極力少なくすることなので、
今後どれだけ歯を残せるかは、yassan さん次第になります
加齢により年平均0.06?ずつ(あくまで平均値)歯を支える骨は減っていきますが、
歯磨きの手を抜くと状態は限りなく悪化しますので、気長に気長に続けて下さい。
スタートラインは厳しいですが…。
ポケット9?ある歯でも、適切に歯磨き&力のコントロールが出来ていれば案外長持ちしますので。
あと、歯周病の歯を長く残しておいた場合の欠点ですが、追加で
・歯周病が悪化中は、糖尿病など他の病気も悪化する
・骨の吸収量によっては、抜歯後インプラントを行おうとした時に、インプラントを埋めるための骨が足りなくなる場合がある
以下、長文駄文になりますがm(_ _)m
歯周病に関してということなら、ちょっと失礼します↓
30代前半で動揺歯がある状態だと、かなり急速に歯周病が進行してきていることが伺えます。
歯周病は生活習慣病ですので原因は、歯磨き不良以外にも
「不規則な生活リズム」
「喫煙
「体調不良・ストレス」
「糖尿病」
「加齢」
「悪習癖(歯ぎしり・噛みしめetc...)」
などがありますが、
まずはきちっと歯磨き出来るようになること
歯ブラシ・歯間ブラシなどの使い方をマスターしてください。
B.のヘミセクション&フラップ手術を行い、上手く歯周病の進行因子を除去出来たうえで
適切に歯磨き出来ていれば、
ブリッジでつないで固定している内に、一番奥の歯は安定してしっかりしてくる可能性がありますが、
ブリッジでつなぐ前の歯が危うい状態だと、
奥の歯が安定する前に、増えた負担に耐え切れず共倒れになります。
歯が無くなると、残りの歯でそれまで支えていた分の力を支えることになるので、
こうなると弱い歯からドミノ倒し的にやられていきます。
どれだけ力を支えられるかは、歯根の周りの骨の量によりますが、
歯周病が進行し骨が減った状態だと、健全な歯と比べ明らかに劣ります。
この弱った状態で、歯ぎしりや噛みしめなど負担のかかるクセがあると絶望的になります
また、義歯を作っても、
クラスプ(金属製の歯に引っかける部分)のかかっている歯は、他の歯よりも多く負担を強いられることになるので、いずれ力負けしてきます。
これを歯科では通常、ドミノ倒し的に抜歯、と言います。
(抜いては新しい歯にクラスプかけての繰り返し)
一度失った歯を支える骨は通常元には戻らないので、
歯周病治療とは実際は、この負の連鎖をいかに遅らせるか、ということになります。
一番重要なのは、プラークコントロール・磨き残しを極力少なくすることなので、
今後どれだけ歯を残せるかは、yassan さん次第になります
加齢により年平均0.06?ずつ(あくまで平均値)歯を支える骨は減っていきますが、
歯磨きの手を抜くと状態は限りなく悪化しますので、気長に気長に続けて下さい。
スタートラインは厳しいですが…。
ポケット9?ある歯でも、適切に歯磨き&力のコントロールが出来ていれば案外長持ちしますので。
あと、歯周病の歯を長く残しておいた場合の欠点ですが、追加で
・歯周病が悪化中は、糖尿病など他の病気も悪化する
・骨の吸収量によっては、抜歯後インプラントを行おうとした時に、インプラントを埋めるための骨が足りなくなる場合がある
#3
》 ドミノ倒しに無くなるかも知れないと解っているのに、
解っているわけではありません、そうなるであろうと予測されるだけです。
その予測の範囲は担当医の知識・技量・経験値に拠って変わってきますからどR.夫々の意見(予測)は
異なります。
》 『うちなら抜歯しますね。』と言える、歯科的な要因は何
上記に基づく歯科医としての個人的見解です。
見解を受け入れるかどうかは患者自身の自己責任で行うことですから、この時点では以後の治療方針
が決定されているわけではありません。
私見を述べますと
》 朝の口内のねばつき、口臭がひどく、体調を崩したり疲れがたまったりすると歯茎が腫れやすい
との事から、口腔管理・自己体調管理が不足気味の方と判断され、概ねこのタイプの方の予後は
悲観的傾向にあります。
ここから先は実際に診てある程度の意思の疎通が取れてからの話ですが、Activeな人には有る程度
の改善が期待でき、依存傾向が強くPassiveな方(このタイプが非常に多い)には今後のメンテナンスが
期待薄ですので、複雑なメンテナンスが必要な治療方法は避けるようになります。
勿論この両極端ばかりではなく、中間層が殆どですからそこは臨機応変で行く事になります。
実際の処置ですが
最後臼歯の9mmの骨吸収は極めて深刻な状態で、放置すれば骨吸収は中心部から同心円状に
拡大しますので、ご本人が諦めて抜歯しかないと思うまで待ちますと手前の歯を支える歯槽骨も相当
程度吸収されてしまうことになります。
写真:左のように高度な骨吸収は隣の歯を支えている骨をも溶かして病変を拡大させる事になります。
以上から、治療方針の選択肢として、抜歯⇒欠損補綴、歯周外科手術を伴なう歯周治療⇒抜かず保存、
ヘミセクション(http://bit.ly/iAv20u http://bit.ly/jCFZpY)+残存根の保存などから、最も長期安定と
患者さん自身の了解・納得が得られた方方を選択する事になります。
患者さんが選択した治療方法と私の第一選択は必ずしも同じではありませんが、時間・費用負担・外科
処置の忌避を理由にお勧めする方法と異なる治療を患者さんが選んだ場合の予後は概ね不良です。
》 ドミノ倒しに無くなるかも知れないと解っているのに、
解っているわけではありません、そうなるであろうと予測されるだけです。
その予測の範囲は担当医の知識・技量・経験値に拠って変わってきますからどR.夫々の意見(予測)は
異なります。
》 『うちなら抜歯しますね。』と言える、歯科的な要因は何
上記に基づく歯科医としての個人的見解です。
見解を受け入れるかどうかは患者自身の自己責任で行うことですから、この時点では以後の治療方針
が決定されているわけではありません。
私見を述べますと
》 朝の口内のねばつき、口臭がひどく、体調を崩したり疲れがたまったりすると歯茎が腫れやすい
との事から、口腔管理・自己体調管理が不足気味の方と判断され、概ねこのタイプの方の予後は
悲観的傾向にあります。
ここから先は実際に診てある程度の意思の疎通が取れてからの話ですが、Activeな人には有る程度
の改善が期待でき、依存傾向が強くPassiveな方(このタイプが非常に多い)には今後のメンテナンスが
期待薄ですので、複雑なメンテナンスが必要な治療方法は避けるようになります。
勿論この両極端ばかりではなく、中間層が殆どですからそこは臨機応変で行く事になります。
実際の処置ですが
最後臼歯の9mmの骨吸収は極めて深刻な状態で、放置すれば骨吸収は中心部から同心円状に
拡大しますので、ご本人が諦めて抜歯しかないと思うまで待ちますと手前の歯を支える歯槽骨も相当
程度吸収されてしまうことになります。
写真:左のように高度な骨吸収は隣の歯を支えている骨をも溶かして病変を拡大させる事になります。
以上から、治療方針の選択肢として、抜歯⇒欠損補綴、歯周外科手術を伴なう歯周治療⇒抜かず保存、
ヘミセクション(http://bit.ly/iAv20u http://bit.ly/jCFZpY)+残存根の保存などから、最も長期安定と
患者さん自身の了解・納得が得られた方方を選択する事になります。
患者さんが選択した治療方法と私の第一選択は必ずしも同じではありませんが、時間・費用負担・外科
処置の忌避を理由にお勧めする方法と異なる治療を患者さんが選んだ場合の予後は概ね不良です。
おにぎり さま
たくさんのご意見アドバイスありがとうございます。
生活習慣病、おっしゃる通りだと思います。
今は歯ブラシと歯間ブラシ、うがい洗浄液などで意識して頑張っています。
規則正しい生活リズム、甘いものを控える、食べたらすぐ磨く、食事のバランス、なども意識するようになりました。
前の歯に影響が出ることが一番怖いですし、そこからドミノ倒しになることを本当に避けたいです。前の歯の状態も次回先生にしっかり聞いてこようと思います。
本当に根気よく根気よくですよね、残りの歯を絶対守るぞという気持ちで、日々のブラッシングと定期的な通院、続けようと思います。
歯を残すことで歯周病の温床、これはフラップ手術と併用をしても同じことなんでしょうか?歯の根っこがある限り広がっていくのでしょうね。。。
たくさんのご意見アドバイスありがとうございます。
生活習慣病、おっしゃる通りだと思います。
今は歯ブラシと歯間ブラシ、うがい洗浄液などで意識して頑張っています。
規則正しい生活リズム、甘いものを控える、食べたらすぐ磨く、食事のバランス、なども意識するようになりました。
前の歯に影響が出ることが一番怖いですし、そこからドミノ倒しになることを本当に避けたいです。前の歯の状態も次回先生にしっかり聞いてこようと思います。
本当に根気よく根気よくですよね、残りの歯を絶対守るぞという気持ちで、日々のブラッシングと定期的な通院、続けようと思います。
歯を残すことで歯周病の温床、これはフラップ手術と併用をしても同じことなんでしょうか?歯の根っこがある限り広がっていくのでしょうね。。。
#9
》 歯ぎしり・噛みしめは何故起こるのでしょう?
噛み締めは誰にでも起っているはずですが、歯の支持組織の歯牙負担能力を超える力が加わる
場合を、症状としての歯軋り(歯軋り・タッピング・食い縛り)と称しています。
その原因としてコレと断定で来る一つの要因があるわけでは無いようです、といいますが実の所は
はっきりした原因が突き止められているわけではありません。
「ストレス」「歯列不正」を抱えている人には起り易いと言われていますのでそれも発生要因の一つと
考えられおり、大抵の場合はそれらが複合していると思われます。
その他、生活行動習慣(頬杖・就寝姿勢)、食物習癖なども要因となり得ます。
ですから、いびきの改善と同じようなベッドの硬さや枕の形状を変えるだけで治まる場合もありますし、
咬合調整、歯列矯正で治る場合もありますが誤った診断では同じ事をしても症状を昂進させ非可逆的
結果を招くこともあります。
》 、「力のコントロール」のためには何が必要なのでしょうか
まず硬いものを習慣的に噛み砕くのを避けると云った実際的、意識的なコントロール。
(ドロップを舐めないで噛み砕く、ジュースの中の氷を噛み砕く、硬いスルメを噛み切るなど)
起床時には自己コントロールができても就寝時の無意識時に歯軋り・食い縛りをしてしまう方には、
ナイトガード等のマウスピースを装着して歯牙の接触を遮断し、咬合力の分散と歯列としての応力均等
化を図る事も視野に入れる必要があります。
》 歯ぎしり・噛みしめは何故起こるのでしょう?
噛み締めは誰にでも起っているはずですが、歯の支持組織の歯牙負担能力を超える力が加わる
場合を、症状としての歯軋り(歯軋り・タッピング・食い縛り)と称しています。
その原因としてコレと断定で来る一つの要因があるわけでは無いようです、といいますが実の所は
はっきりした原因が突き止められているわけではありません。
「ストレス」「歯列不正」を抱えている人には起り易いと言われていますのでそれも発生要因の一つと
考えられおり、大抵の場合はそれらが複合していると思われます。
その他、生活行動習慣(頬杖・就寝姿勢)、食物習癖なども要因となり得ます。
ですから、いびきの改善と同じようなベッドの硬さや枕の形状を変えるだけで治まる場合もありますし、
咬合調整、歯列矯正で治る場合もありますが誤った診断では同じ事をしても症状を昂進させ非可逆的
結果を招くこともあります。
》 、「力のコントロール」のためには何が必要なのでしょうか
まず硬いものを習慣的に噛み砕くのを避けると云った実際的、意識的なコントロール。
(ドロップを舐めないで噛み砕く、ジュースの中の氷を噛み砕く、硬いスルメを噛み切るなど)
起床時には自己コントロールができても就寝時の無意識時に歯軋り・食い縛りをしてしまう方には、
ナイトガード等のマウスピースを装着して歯牙の接触を遮断し、咬合力の分散と歯列としての応力均等
化を図る事も視野に入れる必要があります。
乱筆 さま
ありがとうございます。
恥ずかながらおっしゃる通り、20代までは自己管理を怠けていました(特に食事バランスやブラッシング、ストレスを溜め込みやすい・・・など)。本当に後悔しています。
≫抜歯しかないと思うまで待ちますと手前の歯を支える歯槽骨も相当程度吸収されてしまう
いまこの状態になる可能性を考えて、担当の先生は抜歯の話をされているんだと思います。何度か抜歯を検討することも、とお話がありましたが、歯がなくなるのが嫌だという考えだけで私がしぶっていました。
もっと今の状態の悪さを自覚しようと思います。いくつかの選択肢がある中で、最終的に決定するのは自分自身ですものね。
ありがとうございます。
恥ずかながらおっしゃる通り、20代までは自己管理を怠けていました(特に食事バランスやブラッシング、ストレスを溜め込みやすい・・・など)。本当に後悔しています。
≫抜歯しかないと思うまで待ちますと手前の歯を支える歯槽骨も相当程度吸収されてしまう
いまこの状態になる可能性を考えて、担当の先生は抜歯の話をされているんだと思います。何度か抜歯を検討することも、とお話がありましたが、歯がなくなるのが嫌だという考えだけで私がしぶっていました。
もっと今の状態の悪さを自覚しようと思います。いくつかの選択肢がある中で、最終的に決定するのは自分自身ですものね。
乱筆さん、歯軋り食い縛りはだれにでも起こっているもので、異常ではないという話を聞いたことがあるのですが、やっぱり「症状としての歯軋り」というものは存在するということなんですね。
でもはっきりした原因が突き止められていないというのは何故なのかなぁと思ってしまいました。
「力のコントロール」は要するに食事に気をつけるということなんですね。
それとナイトガードですか…。
「歯牙の接触を遮断し、咬合力の分散と歯列としての応力均等化」と聞くと、良さそうなのですが、どうも違うような気がするのです。
私はナイトガードで食い縛りがひどくなったので。
こういうことに詳しい先生って、どれくらいおられるのだろうと考えてしまいました。
でもはっきりした原因が突き止められていないというのは何故なのかなぁと思ってしまいました。
「力のコントロール」は要するに食事に気をつけるということなんですね。
それとナイトガードですか…。
「歯牙の接触を遮断し、咬合力の分散と歯列としての応力均等化」と聞くと、良さそうなのですが、どうも違うような気がするのです。
私はナイトガードで食い縛りがひどくなったので。
こういうことに詳しい先生って、どれくらいおられるのだろうと考えてしまいました。
そうです。個人的な意見です。学術的に研究されてる結果を見聞きしての意見です。だってそうでしょ?ストレス、歯列不正、咬合、生活習慣、癖、大まかに分けて、これだけあるのですからね。
さらに、歯軋り、食いしばりをする事によりストレスが改善されたという論文もあったはずです。
よって生理現象であり特定の原因は不明と思います。これから先、頭の偉い研究者さんの力により治療技術開発される事もあると思いますが、これが現時点での個人的見解です。
普通の歯軋りが、破壊的になる理由について述べさせていただきます。歯周病により骨がとけて歯が動く患者様であれば、破壊的歯軋りと思いますがいかがですか?また歯列や咬合に問題がある場合、通常の歯列や咬合の方よりも歯周組織に破壊的力が歯軋りによってもたらせられるという事でいかがですか?これは、結果ですから歯軋りの引き金としては骨や歯が原因とは言えないのではないかと思います。
最新の論文とかでもまだ、はっきりしてませんから、気長にナイトガードがベストと思います。
さらに、歯軋り、食いしばりをする事によりストレスが改善されたという論文もあったはずです。
よって生理現象であり特定の原因は不明と思います。これから先、頭の偉い研究者さんの力により治療技術開発される事もあると思いますが、これが現時点での個人的見解です。
普通の歯軋りが、破壊的になる理由について述べさせていただきます。歯周病により骨がとけて歯が動く患者様であれば、破壊的歯軋りと思いますがいかがですか?また歯列や咬合に問題がある場合、通常の歯列や咬合の方よりも歯周組織に破壊的力が歯軋りによってもたらせられるという事でいかがですか?これは、結果ですから歯軋りの引き金としては骨や歯が原因とは言えないのではないかと思います。
最新の論文とかでもまだ、はっきりしてませんから、気長にナイトガードがベストと思います。
DR髭善さん、お返事ありがとうございます。
学術研究に基づく個人的意見ということなんですね。わかりました。
まず歯周病ありきで骨が溶けて歯が動く状態だと破壊的歯軋りになるということですか。
でも、やっぱり歯列や咬合に問題があっても破壊的歯軋りになるということなんですね。
例えばオープンバイトとかだと、奥歯にはどうしても力がかかりやすいですよね。
「これは、結果ですから」というと、歯列や咬合は原因ではなく結果ということなのでしょうか?
ちょっとよく読み取れませんでした。
骨に関しては歯槽骨や顎関節ということであれば、結果と言った方がいいのかなとも思いますけど…。
私は「気長にナイトガード」で歯列が余計に歪んで、ナイトガード外した状態でうまく噛めなくなりました。
なので個人的にはおすすめできないです。
あと、調べ物してたらこんな論文が見つかりました。
http://kaken.nii.ac.jp/ja/p/07307017
もっとも、こういう研究をどのように治療に生かすかは別問題なんでしょうけどね。
学術研究に基づく個人的意見ということなんですね。わかりました。
まず歯周病ありきで骨が溶けて歯が動く状態だと破壊的歯軋りになるということですか。
でも、やっぱり歯列や咬合に問題があっても破壊的歯軋りになるということなんですね。
例えばオープンバイトとかだと、奥歯にはどうしても力がかかりやすいですよね。
「これは、結果ですから」というと、歯列や咬合は原因ではなく結果ということなのでしょうか?
ちょっとよく読み取れませんでした。
骨に関しては歯槽骨や顎関節ということであれば、結果と言った方がいいのかなとも思いますけど…。
私は「気長にナイトガード」で歯列が余計に歪んで、ナイトガード外した状態でうまく噛めなくなりました。
なので個人的にはおすすめできないです。
あと、調べ物してたらこんな論文が見つかりました。
http://kaken.nii.ac.jp/ja/p/07307017
もっとも、こういう研究をどのように治療に生かすかは別問題なんでしょうけどね。
》 歯周病ありきで骨が溶けて歯が動く状態だと破壊的歯軋りになるということですか
違います
高度な骨吸収が既に起きていて動揺の大きい歯で歯軋りはしたくてもできません
》 オープンバイトとかだと、奥歯にはどうしても力がかかりやすいですよね
前歯は顎の咬合応力を殆ど負担し無いので、オープンバイトと臼歯の咬合力負担とには大きな違いは
無いはずです
》 私は「気長にナイトガード」で歯列が余計に歪んで
歯列の歪むナイトガードがどのようなものか想像致しかねますが、一般的なナイトガード( http://bit.ly/mU3Bkv )は、上下顎の歯牙の直接接触を遮断する、歯烈としての咬合応力を分散すると云った点を主眼に作成される対症装置で、写真の様に歯列の全部または一部を半固定状態にします。
繰り返しますが、就寝時の自意識開放下に不随意に起きる歯軋り三症状(ブラキシズム、タッピング、
クレンティング)を物理的に阻止する装置であって治療用具ではありません。
従って経過観察を綿密に行わない漫然とした長期使用で顎位の変位が起きる可能性はありますが、
歯列の変位は基本的には無いはずです。
非常に珍しい例外的な状況に遭遇されたようです。
》 こういう研究をどのように治療に生かすかは別問題なんでしょうけどね
科研費給付対象ですから未だ実験的段階にあるわけで、15年後の現時点で臨床実験に入っておられる
ようですね( http://bit.ly/kGfrgA )
こう云った実験的手法は通常一開業施設の立場では申請しても指定施設として認可されません。
別問題と知らん顔する気は毛頭ありませんが、常に連携できる神経内か医が常駐している必要があり
現実問題としては困難ですね。
違います
高度な骨吸収が既に起きていて動揺の大きい歯で歯軋りはしたくてもできません
》 オープンバイトとかだと、奥歯にはどうしても力がかかりやすいですよね
前歯は顎の咬合応力を殆ど負担し無いので、オープンバイトと臼歯の咬合力負担とには大きな違いは
無いはずです
》 私は「気長にナイトガード」で歯列が余計に歪んで
歯列の歪むナイトガードがどのようなものか想像致しかねますが、一般的なナイトガード( http://bit.ly/mU3Bkv )は、上下顎の歯牙の直接接触を遮断する、歯烈としての咬合応力を分散すると云った点を主眼に作成される対症装置で、写真の様に歯列の全部または一部を半固定状態にします。
繰り返しますが、就寝時の自意識開放下に不随意に起きる歯軋り三症状(ブラキシズム、タッピング、
クレンティング)を物理的に阻止する装置であって治療用具ではありません。
従って経過観察を綿密に行わない漫然とした長期使用で顎位の変位が起きる可能性はありますが、
歯列の変位は基本的には無いはずです。
非常に珍しい例外的な状況に遭遇されたようです。
》 こういう研究をどのように治療に生かすかは別問題なんでしょうけどね
科研費給付対象ですから未だ実験的段階にあるわけで、15年後の現時点で臨床実験に入っておられる
ようですね( http://bit.ly/kGfrgA )
こう云った実験的手法は通常一開業施設の立場では申請しても指定施設として認可されません。
別問題と知らん顔する気は毛頭ありませんが、常に連携できる神経内か医が常駐している必要があり
現実問題としては困難ですね。
乱筆さん、ありがとうございます。
骨吸収が進行して動揺が大きくなると歯軋りもできなくなるということなんですね。
なんだかそう伺うと、自分の歯なのに人間の体が違和感のあるものを排除しようと働いてしまってるような気もしてきました。
ナイトガードはつまり治療用具ではないということなんですね。
貼っていただいた写真のような均一な厚みのものだと、歯や顎関節にはどのような力が働くのだろう、と考えました。
あと、リンク先拝見しましたが、何故研究が治療に結びつかないことが多いのかわかるような気がしました。
なんだか細部にとらわれている先生が多いような気がします。
もちろん、そんな先生ばかりではないんでしょうけどね。
ありがとうございました。
骨吸収が進行して動揺が大きくなると歯軋りもできなくなるということなんですね。
なんだかそう伺うと、自分の歯なのに人間の体が違和感のあるものを排除しようと働いてしまってるような気もしてきました。
ナイトガードはつまり治療用具ではないということなんですね。
貼っていただいた写真のような均一な厚みのものだと、歯や顎関節にはどのような力が働くのだろう、と考えました。
あと、リンク先拝見しましたが、何故研究が治療に結びつかないことが多いのかわかるような気がしました。
なんだか細部にとらわれている先生が多いような気がします。
もちろん、そんな先生ばかりではないんでしょうけどね。
ありがとうございました。
>yassanさん
口の中の写真を載せたら、先生方から、もう少し具体的なアドバイスを頂けるかもしれませんね。(歯の数も書かれるといいように思います)
私は、歯周病専門医からではないですが、過去に歯周病治療を受けたことがある歯科患者です。
すでにご存知のことばかりでしょうし、先生方のコメントにも重複しますが、私の体験的なことを書かせて頂ければ、歯周病治療を受けて症状が治まったとしても、日ごろの手入れを怠るとすぐに再発してしまいますので定期的に歯科で手入れしてもらう必要があります。(歯肉が後退した歯はプラークがつきやすくなっています。)
また、排膿しているときは、歯肉が痛かったりもしますので、どうしてもその部分の磨き方が足りなくなってしまうことがあります。最初は痛くても我慢して磨くしかないです。(ゴシゴシ磨かないように^^;)
先生か衛生士の方に歯磨きをして頂いて、歯磨きのときの力の入れ具合を覚えるといいかもしれませんね。ちなみに、私は強すぎました。先生は、ほとんどの患者さんが歯磨きの力の入れ方が強すぎると仰っていました。念入りに磨くとゴシゴシ磨くは、違うということですね。
あと・・
私個人的な体験からなんですが、歯周病治療(フラップ手術)は慣れた先生にはそう難しくないかもしれないけど、そうでない先生に治療(フラップ手術)を受けると、歯肉がぼこぼこになることもあります。
もう一つに、噛み合わせ等に問題を抱えているときは、噛み合わせもきちんと診てもらわないと、歯周病もなかなか良くならないです。
>DR髭善先生
>さらに、歯軋り、食いしばりをする事によりストレスが改善されたという論文もあったはずです。
>よって生理現象であり特定の原因は不明と思います。
差し支えなければもう少し詳しい説明をしていただけたら嬉しいです。
ストレスが改善のときの、ストレスというのは、心因的なストレスのことを指しているのか、あるいは、身体的なストレスのことを指しているのか。あるいは、その両方か。
また、仮に改善されたのが心因的ストレスとしたとき、一時的なものか否か、食い縛りをする行為そのものがアデクションとなっているのか否か・・・
仮に改善されたのが身体的ストレスだとすれば、食い縛りには、食い縛りによる弊害を越える利点があるのか否か・・・・
などなど、もう少し詳しく知りたいと思いました。
口の中の写真を載せたら、先生方から、もう少し具体的なアドバイスを頂けるかもしれませんね。(歯の数も書かれるといいように思います)
私は、歯周病専門医からではないですが、過去に歯周病治療を受けたことがある歯科患者です。
すでにご存知のことばかりでしょうし、先生方のコメントにも重複しますが、私の体験的なことを書かせて頂ければ、歯周病治療を受けて症状が治まったとしても、日ごろの手入れを怠るとすぐに再発してしまいますので定期的に歯科で手入れしてもらう必要があります。(歯肉が後退した歯はプラークがつきやすくなっています。)
また、排膿しているときは、歯肉が痛かったりもしますので、どうしてもその部分の磨き方が足りなくなってしまうことがあります。最初は痛くても我慢して磨くしかないです。(ゴシゴシ磨かないように^^;)
先生か衛生士の方に歯磨きをして頂いて、歯磨きのときの力の入れ具合を覚えるといいかもしれませんね。ちなみに、私は強すぎました。先生は、ほとんどの患者さんが歯磨きの力の入れ方が強すぎると仰っていました。念入りに磨くとゴシゴシ磨くは、違うということですね。
あと・・
私個人的な体験からなんですが、歯周病治療(フラップ手術)は慣れた先生にはそう難しくないかもしれないけど、そうでない先生に治療(フラップ手術)を受けると、歯肉がぼこぼこになることもあります。
もう一つに、噛み合わせ等に問題を抱えているときは、噛み合わせもきちんと診てもらわないと、歯周病もなかなか良くならないです。
>DR髭善先生
>さらに、歯軋り、食いしばりをする事によりストレスが改善されたという論文もあったはずです。
>よって生理現象であり特定の原因は不明と思います。
差し支えなければもう少し詳しい説明をしていただけたら嬉しいです。
ストレスが改善のときの、ストレスというのは、心因的なストレスのことを指しているのか、あるいは、身体的なストレスのことを指しているのか。あるいは、その両方か。
また、仮に改善されたのが心因的ストレスとしたとき、一時的なものか否か、食い縛りをする行為そのものがアデクションとなっているのか否か・・・
仮に改善されたのが身体的ストレスだとすれば、食い縛りには、食い縛りによる弊害を越える利点があるのか否か・・・・
などなど、もう少し詳しく知りたいと思いました。
歯軋りをもつ歯周病患者さんの治療は本当に難しいです。
歯軋りは健康な歯周組織有する人には特に問題はないはずです。
歯周病患者さんに歯軋りが加わると、歯周病が悪化(歯の支持骨の破壊)が生じます。
歯周病が進行し骨吸収が進むと、歯は炎症がない方向に移動します。
(これは英語論文ではないですが、日本語の論文でビーグル犬実験により証明されています)
その結果、健全な場合では咬合しなかった歯に咬合力が加わり骨吸収がさらに進行します。
つまり細菌感染(歯周病)+歯軋りとういのが骨吸収を進行させるのです。
また骨吸収が進行して動揺が大きくなっても歯軋りはできます。
歯周病という病気は不思議なもので、口腔内という一つの部位ににもかかわらず
歯周病が進行している箇所とそうでない箇所が存在します。
つまりブラキシズムを有している患者さんは、仮に動揺が大きな歯があったとしても、動揺が大きくない歯で歯軋りをし、
それにより多くの歯に過大な力が加わります。
あと力のコントロールは食事に気をつけることではありません。
力のコントロールとは、主に歯科医師側が行う咬合調整をさします。
咬合調整とは、歯と顎の安定を性を改善し、側方運動時に適切な歯に荷重がかかるようにすることを目的として行われる歯の削合のことです。
咬合調整を行うことにより、個々の歯の強い咬合接触を除去し、咬合接触で生じる力を分散させ、安定した咬合状態を確立します。
歯軋りは健康な歯周組織有する人には特に問題はないはずです。
歯周病患者さんに歯軋りが加わると、歯周病が悪化(歯の支持骨の破壊)が生じます。
歯周病が進行し骨吸収が進むと、歯は炎症がない方向に移動します。
(これは英語論文ではないですが、日本語の論文でビーグル犬実験により証明されています)
その結果、健全な場合では咬合しなかった歯に咬合力が加わり骨吸収がさらに進行します。
つまり細菌感染(歯周病)+歯軋りとういのが骨吸収を進行させるのです。
また骨吸収が進行して動揺が大きくなっても歯軋りはできます。
歯周病という病気は不思議なもので、口腔内という一つの部位ににもかかわらず
歯周病が進行している箇所とそうでない箇所が存在します。
つまりブラキシズムを有している患者さんは、仮に動揺が大きな歯があったとしても、動揺が大きくない歯で歯軋りをし、
それにより多くの歯に過大な力が加わります。
あと力のコントロールは食事に気をつけることではありません。
力のコントロールとは、主に歯科医師側が行う咬合調整をさします。
咬合調整とは、歯と顎の安定を性を改善し、側方運動時に適切な歯に荷重がかかるようにすることを目的として行われる歯の削合のことです。
咬合調整を行うことにより、個々の歯の強い咬合接触を除去し、咬合接触で生じる力を分散させ、安定した咬合状態を確立します。
ハナハナさん、「歯軋りは健康な歯周組織有する人には特に問題はないはず」ということは、特に問題はなくても少しは問題があるということなのでしょうか?
気になってしまいました。
問題があるとしたらどういう時なのでしょう?
力のコントロールは食事に気をつけることではなく、咬合調整のことなんですか?
先生によって見解が違うということなのでしょうか。ちょっと混乱してしまいました。
咬合調整で安定した咬合状態は確立できるものなのでしょうか?
私は顎関節症になってから、歯科で咬合調整を受けて余計に歯軋りや食い縛りがひどくなったので、疑問です。
それと、こちらでお聞きするのは不適切かと思ったのですが、どうも気になりまして、乱筆さんが書かれていた「前歯は顎の咬合応力を殆ど負担し無い」なのですが、であれば前歯の役割はなんなのでしょう?
また「殆ど負担し無い」ということは、少しは負担するということなのでしょうか?
前歯が顎の咬合応力を大きく負担してしまうような状態になったとしたら、何が起こるのだろう?と気になりました。
気になってしまいました。
問題があるとしたらどういう時なのでしょう?
力のコントロールは食事に気をつけることではなく、咬合調整のことなんですか?
先生によって見解が違うということなのでしょうか。ちょっと混乱してしまいました。
咬合調整で安定した咬合状態は確立できるものなのでしょうか?
私は顎関節症になってから、歯科で咬合調整を受けて余計に歯軋りや食い縛りがひどくなったので、疑問です。
それと、こちらでお聞きするのは不適切かと思ったのですが、どうも気になりまして、乱筆さんが書かれていた「前歯は顎の咬合応力を殆ど負担し無い」なのですが、であれば前歯の役割はなんなのでしょう?
また「殆ど負担し無い」ということは、少しは負担するということなのでしょうか?
前歯が顎の咬合応力を大きく負担してしまうような状態になったとしたら、何が起こるのだろう?と気になりました。
みみこさん
歯軋りは顎関節症や頭痛と関連があるという研究報告があります。
ただこれらの研究は科学的根拠としては弱い研究なので、
『歯軋りがあると必ず顎関節症・頭痛がある』とは断言できず、
そのような症状が起きる傾向もあると捉えた方がよいと思います。
力のコントロールは咬合調整のことだと認識しております。
理由は上に記した通りです。
咬合調整を行うためには、相当量の勉強が必要となります。
支持する論文によって考え方も違ってきます。
例えば、咬合調整して最終的な咬合様式をどうするかとかです。
みみこさんの質問を読んでいると、
少し神経質なのかなという印象を受けます。
気にしすぎるとそれがストレスになるケースもあるので、
気にしないということも一つの治療だと思います。
歯軋りは顎関節症や頭痛と関連があるという研究報告があります。
ただこれらの研究は科学的根拠としては弱い研究なので、
『歯軋りがあると必ず顎関節症・頭痛がある』とは断言できず、
そのような症状が起きる傾向もあると捉えた方がよいと思います。
力のコントロールは咬合調整のことだと認識しております。
理由は上に記した通りです。
咬合調整を行うためには、相当量の勉強が必要となります。
支持する論文によって考え方も違ってきます。
例えば、咬合調整して最終的な咬合様式をどうするかとかです。
みみこさんの質問を読んでいると、
少し神経質なのかなという印象を受けます。
気にしすぎるとそれがストレスになるケースもあるので、
気にしないということも一つの治療だと思います。
ハナハナさん、ありがとうございます。
「咬合調整を行うためには、相当量の勉強が必要」とのことですが、どのくらいの勉強が必要なのでしょう?
中にはあまり勉強せずに咬合調整をされている先生もおられるということなのでしょうか?
私は歯科で咬合調整を受けた後で、顎関節症患者に対していきなり咬合調整はすべきではないというような話を知りました。
なので、自分の問題が咬合調整だけで解決するとは思えないのです。
仮に顎関節症でないとして、例えばオープンバイトだと、咬合調整だけで咬合の確立は可能なのでしょうか?
私には「気にしない」ということが治療になるとは思えません。
それが治療だと言われると、首を傾げてしまいます。
話が脱線してきてしまいました。すみません。
「咬合調整を行うためには、相当量の勉強が必要」とのことですが、どのくらいの勉強が必要なのでしょう?
中にはあまり勉強せずに咬合調整をされている先生もおられるということなのでしょうか?
私は歯科で咬合調整を受けた後で、顎関節症患者に対していきなり咬合調整はすべきではないというような話を知りました。
なので、自分の問題が咬合調整だけで解決するとは思えないのです。
仮に顎関節症でないとして、例えばオープンバイトだと、咬合調整だけで咬合の確立は可能なのでしょうか?
私には「気にしない」ということが治療になるとは思えません。
それが治療だと言われると、首を傾げてしまいます。
話が脱線してきてしまいました。すみません。
# 28
》 顎関節症患者に対していきなり咬合調整はすべきではないというような話を知りました
一意見としてそう言う人は居ます、違った意見を持つDr.も居ると云うことです。
充分な検査と状況把握が済んでいない時点(=病状・原因・治療方法・治療方針が未確定)で非可逆的
処置を行わないというのは医療者として当然の配慮でしょう。
しかし何らかの原因(原因不明でも)で単独または数歯程度が突出して顎全体の正常咬合を阻害している
ことが明らかであり、そのために患者が大きな苦痛を訴え改善を希望している場合には躊躇わず削合します。
そう云った削合が原因で抜髄や歯冠修復が必要になることもありますが、事前説明は当然します。
》 自分の問題が咬合調整だけで解決するとは思えないのです
それは当然です。
不正咬合・異常咬合習癖等が原因で顎関節症を惹起している場合、第一原因として考えられる咬合の
正常化を目論見ますが、すでに起きている顎関節症と云う別の病気に対してはそれに対する別処置が
必要になります。
酷い寒さで風邪を引いた場合、暖かくすれば風邪が治るわけではありませんよね。
》 オープンバイトだと、咬合調整だけで咬合の確立は可能なのでしょうか
ごく程度の小さい場合なら名人芸でやってしまえる人もいるかもしれませんが、通常は無理でしょう。
また、程度が軽ければ口輪筋の訓練(Patakara使用など http://bit.ly/mwZqdT )などで開口閉鎖
できる場合もあります。
『巨舌症』など物理的原因で開口となっている場合は歯科的治療だけでは改善できません。
# 26
》 特に問題はなくても少しは問題があるということなのでしょうか
総称としての「歯ぎしり」を一つの現象として捉えておられるようですが、いわゆる「歯ぎしり」には
食いしばり・タッピング・ギリギリ音のする解り易い歯ぎしりの三症状があり、たいていは複数が複合
しています。
タッピングは瞬間的ですから歯冠の破折・亀裂と云った硬組織の損傷が懸念され歯周組織への影響は
さほど多くないと思われます。
食いしばり・歯ぎしりは歯周組織を破壊する強い力が持続的に継続しますので、この習慣はいずれ
歯牙支持組織の損傷に結び付くと思われます。
》 問題があるとしたらどういう時なのでしょう?
歯ぎしりで歯牙支持組織を圧迫する力が、歯牙支持組織の耐性(自己修復力)を超えたとき。
》 前歯の役割はなんなのでしょう?
道具を使って調理のできる人間にはあまり大きな意味を持たないのかもしれませんが、四足歩行動物
として人を捉えると、前歯は口腔より大きな食物の切断、犬歯は切り裂き、臼歯は擂り潰しとなり、
いずれも嚥下前の消化前準備運動の一つと考えられます。
》 少しは負担するということなのでしょうか
その通りです。
個性的嵌合状態で前歯が全く接触していない人も居ますが、犬歯は側方運動のガイドとして重要な
役割を担っています。
》 前歯が顎の咬合応力を大きく負担してしまうような状態になったとしたら、何が起こるのだろう
臼歯の喪失、前歯のみの噛み合わせで適合・機能に問題ない補綴処置を行っていない場合、
前歯歯列の唇側傾斜が大きくなります、いわゆる出っ歯が起きます。
下顎が後退して顎関節症を起こす可能性も考えられます。
また、何とかして咀嚼能力を得ようとするからなのでしょうか、臼歯部の顎堤が肥大して臼歯粘膜
(その下にある顎骨)がほとんど接触するほどになることもあります。(写真参照)
》 顎関節症患者に対していきなり咬合調整はすべきではないというような話を知りました
一意見としてそう言う人は居ます、違った意見を持つDr.も居ると云うことです。
充分な検査と状況把握が済んでいない時点(=病状・原因・治療方法・治療方針が未確定)で非可逆的
処置を行わないというのは医療者として当然の配慮でしょう。
しかし何らかの原因(原因不明でも)で単独または数歯程度が突出して顎全体の正常咬合を阻害している
ことが明らかであり、そのために患者が大きな苦痛を訴え改善を希望している場合には躊躇わず削合します。
そう云った削合が原因で抜髄や歯冠修復が必要になることもありますが、事前説明は当然します。
》 自分の問題が咬合調整だけで解決するとは思えないのです
それは当然です。
不正咬合・異常咬合習癖等が原因で顎関節症を惹起している場合、第一原因として考えられる咬合の
正常化を目論見ますが、すでに起きている顎関節症と云う別の病気に対してはそれに対する別処置が
必要になります。
酷い寒さで風邪を引いた場合、暖かくすれば風邪が治るわけではありませんよね。
》 オープンバイトだと、咬合調整だけで咬合の確立は可能なのでしょうか
ごく程度の小さい場合なら名人芸でやってしまえる人もいるかもしれませんが、通常は無理でしょう。
また、程度が軽ければ口輪筋の訓練(Patakara使用など http://bit.ly/mwZqdT )などで開口閉鎖
できる場合もあります。
『巨舌症』など物理的原因で開口となっている場合は歯科的治療だけでは改善できません。
# 26
》 特に問題はなくても少しは問題があるということなのでしょうか
総称としての「歯ぎしり」を一つの現象として捉えておられるようですが、いわゆる「歯ぎしり」には
食いしばり・タッピング・ギリギリ音のする解り易い歯ぎしりの三症状があり、たいていは複数が複合
しています。
タッピングは瞬間的ですから歯冠の破折・亀裂と云った硬組織の損傷が懸念され歯周組織への影響は
さほど多くないと思われます。
食いしばり・歯ぎしりは歯周組織を破壊する強い力が持続的に継続しますので、この習慣はいずれ
歯牙支持組織の損傷に結び付くと思われます。
》 問題があるとしたらどういう時なのでしょう?
歯ぎしりで歯牙支持組織を圧迫する力が、歯牙支持組織の耐性(自己修復力)を超えたとき。
》 前歯の役割はなんなのでしょう?
道具を使って調理のできる人間にはあまり大きな意味を持たないのかもしれませんが、四足歩行動物
として人を捉えると、前歯は口腔より大きな食物の切断、犬歯は切り裂き、臼歯は擂り潰しとなり、
いずれも嚥下前の消化前準備運動の一つと考えられます。
》 少しは負担するということなのでしょうか
その通りです。
個性的嵌合状態で前歯が全く接触していない人も居ますが、犬歯は側方運動のガイドとして重要な
役割を担っています。
》 前歯が顎の咬合応力を大きく負担してしまうような状態になったとしたら、何が起こるのだろう
臼歯の喪失、前歯のみの噛み合わせで適合・機能に問題ない補綴処置を行っていない場合、
前歯歯列の唇側傾斜が大きくなります、いわゆる出っ歯が起きます。
下顎が後退して顎関節症を起こす可能性も考えられます。
また、何とかして咀嚼能力を得ようとするからなのでしょうか、臼歯部の顎堤が肥大して臼歯粘膜
(その下にある顎骨)がほとんど接触するほどになることもあります。(写真参照)
みみこさん
『相当量』を具体的にどれくらいというのは難しいです。
自分なりに根拠をもって治療できる自信がつくくらいです。
顎関節症患者さんにいきなり咬合調整はしないと思います。
顎関節症は私も勉強不足で明確なことはいえないですが、
おそらくスプリントや自己暗示療法といった
可逆的な治療から始めると思います。
私のご説明している
『力のコントロールは咬合調整』というのは
歯周病患者さんにおけるもので、顎関節症患者さんへの対応ではありません。
オープンバイトで咬合の安定を確立しようとするのであれば
おそらく矯正治療が必要となってきます。
前歯は見た目・発音などにおいて大切ですが、
咬合においては『臼歯を保護する』という重要な機能を有します。
咬合を再構築するというのは非常に難しい治療なんです。
『一度崩れた咬合を、元通りにしてください』と言われても
神様でない限りおそらくできないと思います。
ですから歯科医師はなるべく元の咬合に近づくように努力します。
どれだけ元の咬合に戻るかは、歯科医師によって差はあると思います。
差はあれど、患者さんのためを思って努力している歯科医師の誠意は
汲み取ってほしいです。
ですから『元の咬合ではない』と気にしすぎても良くないと思います。
『元の咬合ではないけれど、以前より良くなったから』
というように考え方を変えるのも大切だと思います。
そういった理由で気にしないことも治療の一つと考えています。
『相当量』を具体的にどれくらいというのは難しいです。
自分なりに根拠をもって治療できる自信がつくくらいです。
顎関節症患者さんにいきなり咬合調整はしないと思います。
顎関節症は私も勉強不足で明確なことはいえないですが、
おそらくスプリントや自己暗示療法といった
可逆的な治療から始めると思います。
私のご説明している
『力のコントロールは咬合調整』というのは
歯周病患者さんにおけるもので、顎関節症患者さんへの対応ではありません。
オープンバイトで咬合の安定を確立しようとするのであれば
おそらく矯正治療が必要となってきます。
前歯は見た目・発音などにおいて大切ですが、
咬合においては『臼歯を保護する』という重要な機能を有します。
咬合を再構築するというのは非常に難しい治療なんです。
『一度崩れた咬合を、元通りにしてください』と言われても
神様でない限りおそらくできないと思います。
ですから歯科医師はなるべく元の咬合に近づくように努力します。
どれだけ元の咬合に戻るかは、歯科医師によって差はあると思います。
差はあれど、患者さんのためを思って努力している歯科医師の誠意は
汲み取ってほしいです。
ですから『元の咬合ではない』と気にしすぎても良くないと思います。
『元の咬合ではないけれど、以前より良くなったから』
というように考え方を変えるのも大切だと思います。
そういった理由で気にしないことも治療の一つと考えています。
yassanさん、長々と脱線させてしまってすみません。
乱筆さん、ハナハナさん、ありがとうございます。
顎関節症患者に対しては、「充分な検査と状況把握」が必要で、「咬合の正常化」の前に顎関節症の治療が必要、ということなんですね。
歯医者さんが「根拠をもって治療できる自信がつくくらい」になるには、かなりの勉強が必要ということでしょうか。
前歯のことをお聞きしたのは、自分が顎関節症になってから出っ歯になってきたからなのですが、何故そうなったか少しわかった気がしました。
ただ、私は顎が後退したというより、前後にぶれるようになった感じです。
私は元の咬合に戻してほしいと思っているわけではないのです。
元々何かしら問題があって、今の状態になっていると思うので。
歯茎の問題、根の問題、顎関節と咬合の問題、と山積みですが・・・。
『元の咬合ではないけれど、以前より良くなったから』 と本当に言えるような治療を受けられればなと思います。
ありがとうございました。
乱筆さん、ハナハナさん、ありがとうございます。
顎関節症患者に対しては、「充分な検査と状況把握」が必要で、「咬合の正常化」の前に顎関節症の治療が必要、ということなんですね。
歯医者さんが「根拠をもって治療できる自信がつくくらい」になるには、かなりの勉強が必要ということでしょうか。
前歯のことをお聞きしたのは、自分が顎関節症になってから出っ歯になってきたからなのですが、何故そうなったか少しわかった気がしました。
ただ、私は顎が後退したというより、前後にぶれるようになった感じです。
私は元の咬合に戻してほしいと思っているわけではないのです。
元々何かしら問題があって、今の状態になっていると思うので。
歯茎の問題、根の問題、顎関節と咬合の問題、と山積みですが・・・。
『元の咬合ではないけれど、以前より良くなったから』 と本当に言えるような治療を受けられればなと思います。
ありがとうございました。
>>30>ハナハナ先生
>ですから『元の咬合ではない』と気にしすぎても良くないと思います。
『元の咬合ではないけれど、以前より良くなったから』
というように考え方を変えるのも大切だと思います。
そういった理由で気にしないことも治療の一つと考えています。
仰っていることはとても理解できるのですが、ある時点にまで良くなったときに初めてそう思えます。
というよりもある時点にまで良くならない限り気にしないというのはとても難しいです。ある時点まで良くならないと気になって仕方がない。気にしないようにしても気にさせられてしまう。
もっとも、この「ある時点」が曲者でして、ある時点にまで到達していない患者は自分の「ある時点」がどこにあるかが分からないことにも悩むことになります。
症状的にこれ以上の治癒はないのか、このまま妥協せざるを得ないのか、もっと的確な治療があるのではないのか・・・等々。
(ある時点というのは、臨床的にみた治癒過程の位置のことで、患者が感覚的にも良くなっていることを自覚できる位置のことです。ある程度(に良くなった)とは違います。)
また、患者が自分の症状を気にすることを治療者(主治医)がポジティブに受け取るか、ネガティブに受け取るかでも患者の気持ちは大きく左右されてしまいます。
ごく個人的なことですが、歯周病で歯肉が大きく後退している歯があり将来的に抜歯にでもなったときの咬合変化を心配する私に
「万が一どうしても抜歯しかなくなっても、それに対応した治療をしますので、あまり心配しないように。ただ歯磨きはきちんと続けてください」
と主治医に言ってもらえたことが安心材料(気にしなくなった)の一つにもなっております。(だからと言って全く気にしなくなったということではないですが)
これが、
「歯磨きをもっときちんとしないと将来的に抜歯にしかなりませんね。そうしたら、それに対応する治療が必要になりますね。」
というような言われ方をしたら、不安材料が一つ増えてしまっていたかもしれません。患者によっては歯磨きが強迫観念的に囚われてしまうかもしれません。
歯が悪くなったのは自分のせいだろ、甘ったれるな、という声も聞こえてきそうですが、先生方はご自分の言動がいかに患者に影響を及ぼすかに気付いて欲しいものです。(ハナハナ先生が、そうだというのではないです。お気を悪くされたらすみません。)
>>25>歯周病という病気は不思議なもので、口腔内という一つの部位ににもかかわらず
>歯周病が進行している箇所とそうでない箇所が存在します。
私の場合、歯周病が進行している箇所の歯肉は特徴的な咬合性外傷を示しており、力のコントロールが上手くいっている今のところ症状の進行はひとまず治まっております。歯周病の進行程度は咬合にかなり影響を受けるというのが実感にあります。ちなみに、私は顎関節症患者ですので顎関節症治療を受けております。歯周病を治す目的の咬合調整は受けたことがありません。
トピ主さん、お邪魔しました。
>ですから『元の咬合ではない』と気にしすぎても良くないと思います。
『元の咬合ではないけれど、以前より良くなったから』
というように考え方を変えるのも大切だと思います。
そういった理由で気にしないことも治療の一つと考えています。
仰っていることはとても理解できるのですが、ある時点にまで良くなったときに初めてそう思えます。
というよりもある時点にまで良くならない限り気にしないというのはとても難しいです。ある時点まで良くならないと気になって仕方がない。気にしないようにしても気にさせられてしまう。
もっとも、この「ある時点」が曲者でして、ある時点にまで到達していない患者は自分の「ある時点」がどこにあるかが分からないことにも悩むことになります。
症状的にこれ以上の治癒はないのか、このまま妥協せざるを得ないのか、もっと的確な治療があるのではないのか・・・等々。
(ある時点というのは、臨床的にみた治癒過程の位置のことで、患者が感覚的にも良くなっていることを自覚できる位置のことです。ある程度(に良くなった)とは違います。)
また、患者が自分の症状を気にすることを治療者(主治医)がポジティブに受け取るか、ネガティブに受け取るかでも患者の気持ちは大きく左右されてしまいます。
ごく個人的なことですが、歯周病で歯肉が大きく後退している歯があり将来的に抜歯にでもなったときの咬合変化を心配する私に
「万が一どうしても抜歯しかなくなっても、それに対応した治療をしますので、あまり心配しないように。ただ歯磨きはきちんと続けてください」
と主治医に言ってもらえたことが安心材料(気にしなくなった)の一つにもなっております。(だからと言って全く気にしなくなったということではないですが)
これが、
「歯磨きをもっときちんとしないと将来的に抜歯にしかなりませんね。そうしたら、それに対応する治療が必要になりますね。」
というような言われ方をしたら、不安材料が一つ増えてしまっていたかもしれません。患者によっては歯磨きが強迫観念的に囚われてしまうかもしれません。
歯が悪くなったのは自分のせいだろ、甘ったれるな、という声も聞こえてきそうですが、先生方はご自分の言動がいかに患者に影響を及ぼすかに気付いて欲しいものです。(ハナハナ先生が、そうだというのではないです。お気を悪くされたらすみません。)
>>25>歯周病という病気は不思議なもので、口腔内という一つの部位ににもかかわらず
>歯周病が進行している箇所とそうでない箇所が存在します。
私の場合、歯周病が進行している箇所の歯肉は特徴的な咬合性外傷を示しており、力のコントロールが上手くいっている今のところ症状の進行はひとまず治まっております。歯周病の進行程度は咬合にかなり影響を受けるというのが実感にあります。ちなみに、私は顎関節症患者ですので顎関節症治療を受けております。歯周病を治す目的の咬合調整は受けたことがありません。
トピ主さん、お邪魔しました。
昨日の報道で、「自己採取骨片を同じく自己採取骨髄液に混ぜて局部骨組織の再生を図る」と言うのが
ありましたが、
*:骨髄採取が歯科医師の医療行為に包含されるのか
*:仮に可能だとして、リスクの多いその行為を実施する歯科医がどれほどいるか
*:こう云った治療を受け入れ、治療費を負担可能な患者数はどの程度なのか
*:これらの治療を外科ではなく、敢えて「歯科医院」で受けようとする患者が現実レベルでどの程度居るか
*:実施に際しての技量取得・設備投資コストが採算レベルに治まるか
*:現時点では未だ実験レベル治療にあるテクニックを受け入れる損保が存在するか
問題は山積の様に思うのですが・・・・
..
ありましたが、
*:骨髄採取が歯科医師の医療行為に包含されるのか
*:仮に可能だとして、リスクの多いその行為を実施する歯科医がどれほどいるか
*:こう云った治療を受け入れ、治療費を負担可能な患者数はどの程度なのか
*:これらの治療を外科ではなく、敢えて「歯科医院」で受けようとする患者が現実レベルでどの程度居るか
*:実施に際しての技量取得・設備投資コストが採算レベルに治まるか
*:現時点では未だ実験レベル治療にあるテクニックを受け入れる損保が存在するか
問題は山積の様に思うのですが・・・・
..
>>再生
すみません。GTRは想像しておりませんで、DR髭善先生、乱筆先生が書いていらっしゃるのと同じものを想像しておりました。
患者から骨髄液を採取し、多分化機能をもつ骨髄間質細胞を取り出し、培養する。その後、細胞を顆粒状の骨補填剤につけて刺激しながら、骨芽細胞に仕上げ、歯肉を開き移植。移植後約4週間で骨が再生するそうです。(トータル期間は4〜6ヶ月)
そもそもの目的は、歯槽骨が少なくなった人がインプラント治療を受けられるためのようです。骨再生治療からインプラント埋入までを担当し、歯を入れるのは別医療施設(歯科のことかな?)になるそうです。
週刊誌にはこのように書いてあります。
>37>>*:これらの治療を外科ではなく、敢えて「歯科医院」で受けようとする患者が現実レベルでどの程度居るか
安全性と効果が確認されれば受けたいという人は多いんではないでしょうか?
私だったら歯科治療は歯科でしか受けたくないですが。
それはともかくとして、以前にエムドゲインも断念したことがあるんで(丁度、狂牛病で世界中が大騒動していた時期だったんですよね)、上記に書いた大学病院の骨再生のニュースを初めて知った5月頃は結構真剣に治療を受けようかと考えておりました(汗)
募集しているのは臨床研究の患者ということが分かって、すぐに考えが変わりましたけど、骨再生(の実現化)には惹かれます。歯肉に悩みを持つ患者には魅力的な話題です。
>>GTR法
ネット検索をすると「2008年、GTR法は健康保険適応となりました。」という記事がありますが、違うんですか?
>DR髭善先生
私は顎関節症患者です。
すみません。GTRは想像しておりませんで、DR髭善先生、乱筆先生が書いていらっしゃるのと同じものを想像しておりました。
患者から骨髄液を採取し、多分化機能をもつ骨髄間質細胞を取り出し、培養する。その後、細胞を顆粒状の骨補填剤につけて刺激しながら、骨芽細胞に仕上げ、歯肉を開き移植。移植後約4週間で骨が再生するそうです。(トータル期間は4〜6ヶ月)
そもそもの目的は、歯槽骨が少なくなった人がインプラント治療を受けられるためのようです。骨再生治療からインプラント埋入までを担当し、歯を入れるのは別医療施設(歯科のことかな?)になるそうです。
週刊誌にはこのように書いてあります。
>37>>*:これらの治療を外科ではなく、敢えて「歯科医院」で受けようとする患者が現実レベルでどの程度居るか
安全性と効果が確認されれば受けたいという人は多いんではないでしょうか?
私だったら歯科治療は歯科でしか受けたくないですが。
それはともかくとして、以前にエムドゲインも断念したことがあるんで(丁度、狂牛病で世界中が大騒動していた時期だったんですよね)、上記に書いた大学病院の骨再生のニュースを初めて知った5月頃は結構真剣に治療を受けようかと考えておりました(汗)
募集しているのは臨床研究の患者ということが分かって、すぐに考えが変わりましたけど、骨再生(の実現化)には惹かれます。歯肉に悩みを持つ患者には魅力的な話題です。
>>GTR法
ネット検索をすると「2008年、GTR法は健康保険適応となりました。」という記事がありますが、違うんですか?
>DR髭善先生
私は顎関節症患者です。
>>40>
>どちらが多いんでしょうね??
大概の事情がわかりました。ありがとうございます。GTR法は高度医療指定なんですね。
自費でないとやってられないという事情であれば、私が想像するまでもなく、自費のほうが多そうです。
でも、同じ内容・同じ手順の治療に保険と自費が混在するのは、患者には紛らわしいですね。どちらで治療を受けたかによって患者の満足度も大きく変わってきそうです。
仮にですが、保険で治療を受けた患者と自費で治療を受けた患者同士で会話がされるとしたら、どのような内容になるかはここに書くまでもないような気がします。
保険と自費の混在は純粋な治療評価にも影響がありそうで、顎関節症治療ではこれに似た会話が何年も何年も続いております。もっとも歯科治療そのものがこういう性質(保険か自費で変わる評価)で成立しているのかもしれませんが。
GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが、患者にはなかなか伝わってこないですね。患者がもっとも知りたいことの一つなんですけどね。
>どちらが多いんでしょうね??
大概の事情がわかりました。ありがとうございます。GTR法は高度医療指定なんですね。
自費でないとやってられないという事情であれば、私が想像するまでもなく、自費のほうが多そうです。
でも、同じ内容・同じ手順の治療に保険と自費が混在するのは、患者には紛らわしいですね。どちらで治療を受けたかによって患者の満足度も大きく変わってきそうです。
仮にですが、保険で治療を受けた患者と自費で治療を受けた患者同士で会話がされるとしたら、どのような内容になるかはここに書くまでもないような気がします。
保険と自費の混在は純粋な治療評価にも影響がありそうで、顎関節症治療ではこれに似た会話が何年も何年も続いております。もっとも歯科治療そのものがこういう性質(保険か自費で変わる評価)で成立しているのかもしれませんが。
GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが、患者にはなかなか伝わってこないですね。患者がもっとも知りたいことの一つなんですけどね。
》 GTR法は高度医療指定なんですね
違います。
地方厚生局へ施設基準の届け出をして受理されてい居るかどうかを問われるだけのものです。
届け出は施設基準整理番号(2-138)に係わる以下の三項目
http://bit.ly/mFoSyT http://bit.ly/joDZTi http://bit.ly/jQbbQQ
》 自費のほうが多そうです
圧倒的大多数の歯科医院がGTRを実施していないと思われますが、数少ない実施施設の多数派が
自費というわけでもないと思います。
届け出をしている実施施設の内、少数が積極的に組織再生に取り組んでいる、残りは届け出たものの
あまり積極的には手を付けないというのが本態に近いような気がします。
届け出をせずに、適応例を厳選して成功率実績を上げている所もあるでしょう。
》 保険で治療を受けた患者と自費で治療を受けた患者同士で会話がされるとしたら
自費治療を強く意識するのは、普段受ける治療が基本的に保険適用のものだけで、やむを得ない
事情で自費を選択しなければならなくなった方に多いような気がします。
自費・保険に係わらず、最良のものを選んだ結果として相応の費用が付いてくるのは当たり前として
いる方はそういったことを話題にすることが稀なようですす。
》 歯科治療そのものがこういう性質(保険か自費で変わる評価)で成立しているのかもしれませんが
それは歯科に限ったことではないのではありませんか。
命はお金では買えませんが、命を守る安全と健康のかなりの部分が支出費用に比例することは何方も
ご存知のはずです。
》 GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが
実験評価段階からの経緯を辿れば5年以上のケースもあるでしょうが、10年以上の経過例ってものが
どの程度あるのでしょうかね??
違います。
地方厚生局へ施設基準の届け出をして受理されてい居るかどうかを問われるだけのものです。
届け出は施設基準整理番号(2-138)に係わる以下の三項目
http://bit.ly/mFoSyT http://bit.ly/joDZTi http://bit.ly/jQbbQQ
》 自費のほうが多そうです
圧倒的大多数の歯科医院がGTRを実施していないと思われますが、数少ない実施施設の多数派が
自費というわけでもないと思います。
届け出をしている実施施設の内、少数が積極的に組織再生に取り組んでいる、残りは届け出たものの
あまり積極的には手を付けないというのが本態に近いような気がします。
届け出をせずに、適応例を厳選して成功率実績を上げている所もあるでしょう。
》 保険で治療を受けた患者と自費で治療を受けた患者同士で会話がされるとしたら
自費治療を強く意識するのは、普段受ける治療が基本的に保険適用のものだけで、やむを得ない
事情で自費を選択しなければならなくなった方に多いような気がします。
自費・保険に係わらず、最良のものを選んだ結果として相応の費用が付いてくるのは当たり前として
いる方はそういったことを話題にすることが稀なようですす。
》 歯科治療そのものがこういう性質(保険か自費で変わる評価)で成立しているのかもしれませんが
それは歯科に限ったことではないのではありませんか。
命はお金では買えませんが、命を守る安全と健康のかなりの部分が支出費用に比例することは何方も
ご存知のはずです。
》 GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが
実験評価段階からの経緯を辿れば5年以上のケースもあるでしょうが、10年以上の経過例ってものが
どの程度あるのでしょうかね??
>41
>>GTR法は高度医療指定なんですね
>違います。
そうなんですか。知りませんでした。教えてくださってありがとうございます。
以前に、指定の高度先進医療センター(だったかな?失念です。)で、GTR法が受けられるという記事を雑誌か何かで読んだことがあったので、てっきり、GTR法は高度医療指定だと思い込んでいました。
先進医療、高度医療、先端医療・・・どれもこれも似ていて、その違いが分かりませんで、昨夜は厚生労働省のHPを見ておりました。でも、やっぱり理解できませんでしたが、なかなか面白かったです。
>自費治療を強く意識するのは、普段受ける治療が基本的に保険適用のものだけで、やむを得ない事情で自費を選択しなければならなくなった方に多いような気がします。
>自費・保険に係わらず、最良のものを選んだ結果として相応の費用が付いてくるのは当たり前としている方はそういったことを話題にすることが稀なようですす。
私が言いたかったことは乱筆先生が仰っているようなことではなく、GTR法には保険と自費が混在するとのコメントがありましたので、
ある人が自分は相応の費用をかけたから最良の治療を受けることができたと思っていたが、自分よりも安い費用で自分と全く同じ治療を受けている人がいることを知った。その逆に、自分よりも高い費用で自分と全く同じ治療を受けている人がいることをお互いに知った。
この時の二人の反応は?ということを言いたかったんです。(歯科からみてGTR法が最良かどうかは別問題として)
仮の話で書きましたが、顎関節症治療の話になると、これに似た話題が必ずというくらい出てきます。
患者だけではないです。先生方でも患者と同じような反応をされる方がいます。
「自費」・・・悪徳歯科医じゃないの?騙されているんではないの?患者も馬鹿なんじゃないの?
「保険」・・・良心的ないい先生ですね。患者も治療費に悩まずにすみますね。
顎関節症治療だから、このような会話がされるのでしょうか?
そうじゃないですよね。
患者は、とにかく最良のものを選びたい。
誰もが自分の受けたい治療の真っ先にこれを挙げると思います。
下世話な言い方を許してもらえれば、何だかんだと理屈をつけようが、相応の治療費さえ払えば最良の治療が受けられるのが現実になるんでしょうし、自分が顎関節症患者になるまでは、相応の費用がかかるものが最良のものだと、思っておりました。
でも、ちがうんですよね。歯科治療はお金をかければいいというものではないな、の一言に尽きます。
では、最良のものとは何だろう、と考えていきますと、ひとそれぞれに少しずつ意見が分かれてくるでしょうが、私自身で言いますと、
最良のものの基準になるのは、まず「人」であり、次に「モノ」であり、同時に「時間」ということになります。
>命はお金では買えませんが、命を守る安全と健康のかなりの部分が支出費用に比例することは何方もご存知のはずです。
命もお金で買えてしまうのではないですか?
昔だったら生まれるはずのない命を誕生させられるようになっているではありませんか。
今も昔も、世の中、お金で買えないものは何も無いです。幸福論は別問題になりますのでここでは無視してください。
ただ、健康を言えば、とても個人的なしかも医療を何も知らない、健康体であるか否かは遺伝子的要素に大きく左右されていると思う患者の与太話ですが、健康にお金をかけることと健康であるかは比例しないと思っております。
健康に何もお金をかけていない、私の伯母達はとても健康に恵まれております。上は90歳過ぎ、下も90歳近いのに健康です。(もちろん、若い健康な人と全く同じようにどこも悪くない、虫歯一つないということではないです。)
80過ぎて亡くなった伯父には、20本以上の自分の歯がありました。歯磨きには熱心ではなかったのに、歯科医院に最後に行ったのはいつのことか記憶にないくらいはるか昔のことだったそうです。
>>GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが
>実験評価段階からの経緯を辿れば5年以上のケースもあるでしょうが、10年以上の経過例ってものが どの程度あるのでしょうかね??
昨夜ネット検索しましたら、GTR法には15年以上の歴史があるように書かれていたHPがありましたが、臨床的な歴史は全く知りません。
いずれにせよ、再調査はこれまでされていなければおかしいし、これからも実施されなければいけないのではなかろうか、と思っております。
>>GTR法は高度医療指定なんですね
>違います。
そうなんですか。知りませんでした。教えてくださってありがとうございます。
以前に、指定の高度先進医療センター(だったかな?失念です。)で、GTR法が受けられるという記事を雑誌か何かで読んだことがあったので、てっきり、GTR法は高度医療指定だと思い込んでいました。
先進医療、高度医療、先端医療・・・どれもこれも似ていて、その違いが分かりませんで、昨夜は厚生労働省のHPを見ておりました。でも、やっぱり理解できませんでしたが、なかなか面白かったです。
>自費治療を強く意識するのは、普段受ける治療が基本的に保険適用のものだけで、やむを得ない事情で自費を選択しなければならなくなった方に多いような気がします。
>自費・保険に係わらず、最良のものを選んだ結果として相応の費用が付いてくるのは当たり前としている方はそういったことを話題にすることが稀なようですす。
私が言いたかったことは乱筆先生が仰っているようなことではなく、GTR法には保険と自費が混在するとのコメントがありましたので、
ある人が自分は相応の費用をかけたから最良の治療を受けることができたと思っていたが、自分よりも安い費用で自分と全く同じ治療を受けている人がいることを知った。その逆に、自分よりも高い費用で自分と全く同じ治療を受けている人がいることをお互いに知った。
この時の二人の反応は?ということを言いたかったんです。(歯科からみてGTR法が最良かどうかは別問題として)
仮の話で書きましたが、顎関節症治療の話になると、これに似た話題が必ずというくらい出てきます。
患者だけではないです。先生方でも患者と同じような反応をされる方がいます。
「自費」・・・悪徳歯科医じゃないの?騙されているんではないの?患者も馬鹿なんじゃないの?
「保険」・・・良心的ないい先生ですね。患者も治療費に悩まずにすみますね。
顎関節症治療だから、このような会話がされるのでしょうか?
そうじゃないですよね。
患者は、とにかく最良のものを選びたい。
誰もが自分の受けたい治療の真っ先にこれを挙げると思います。
下世話な言い方を許してもらえれば、何だかんだと理屈をつけようが、相応の治療費さえ払えば最良の治療が受けられるのが現実になるんでしょうし、自分が顎関節症患者になるまでは、相応の費用がかかるものが最良のものだと、思っておりました。
でも、ちがうんですよね。歯科治療はお金をかければいいというものではないな、の一言に尽きます。
では、最良のものとは何だろう、と考えていきますと、ひとそれぞれに少しずつ意見が分かれてくるでしょうが、私自身で言いますと、
最良のものの基準になるのは、まず「人」であり、次に「モノ」であり、同時に「時間」ということになります。
>命はお金では買えませんが、命を守る安全と健康のかなりの部分が支出費用に比例することは何方もご存知のはずです。
命もお金で買えてしまうのではないですか?
昔だったら生まれるはずのない命を誕生させられるようになっているではありませんか。
今も昔も、世の中、お金で買えないものは何も無いです。幸福論は別問題になりますのでここでは無視してください。
ただ、健康を言えば、とても個人的なしかも医療を何も知らない、健康体であるか否かは遺伝子的要素に大きく左右されていると思う患者の与太話ですが、健康にお金をかけることと健康であるかは比例しないと思っております。
健康に何もお金をかけていない、私の伯母達はとても健康に恵まれております。上は90歳過ぎ、下も90歳近いのに健康です。(もちろん、若い健康な人と全く同じようにどこも悪くない、虫歯一つないということではないです。)
80過ぎて亡くなった伯父には、20本以上の自分の歯がありました。歯磨きには熱心ではなかったのに、歯科医院に最後に行ったのはいつのことか記憶にないくらいはるか昔のことだったそうです。
>>GTR法も再調査(5年後、10年後、15年後・・・)を実施されているかと思いますが
>実験評価段階からの経緯を辿れば5年以上のケースもあるでしょうが、10年以上の経過例ってものが どの程度あるのでしょうかね??
昨夜ネット検索しましたら、GTR法には15年以上の歴史があるように書かれていたHPがありましたが、臨床的な歴史は全く知りません。
いずれにせよ、再調査はこれまでされていなければおかしいし、これからも実施されなければいけないのではなかろうか、と思っております。
- mixiユーザー
- ログインしてコメントしよう!
|
|
|
|
歯医者の本音 更新情報
-
最新のイベント
-
まだ何もありません
-
-
最新のアンケート